Il rispetto della persona, dei diritti umani, dovrebbe essere premessa necessaria a qualsiasi iniziativa di cura.
Il Servizio psichiatrico di diagnosi e cura dovrebbe essere vissuto come uno spazio accogliente e protetto, una retrovia dove, chi ne abbia la necessità possa ritirarsi, quel tanto che serve. Per poi tornare sul fronte, nella vita reale. Non da solo ma con al fianco altri servizi, quelli territoriali che sappiano giustapporre progetto di vita e progetto di cura. Così configurato lo spazio ospedaliero dovrebbe saper accogliere la crisi, consentire di elaborare la sconfitta per ridefinire nuovi traguardi.
In Italia la maggior parte degli SPDC non è in grado di offrire a tutti i pazienti ricoverati una tale opportunità. Lo indica il ricorso diffuso a pratiche di contenzione meccanica e spaziale che hanno l’effetto di affliggere chi vi è sottoposto, chi vi assiste e chi le mette in atto. Purtroppo in alcuni casi in conseguenza di tali pratiche si determinano danni irreversibili, come fu per Francesco Mastrogiovanni, e come è stato lo scorso agosto per Elena Casetto. In tutti gli altri casi (migliaia) si rafforzano i processi di desocializzazione del paziente e deprofessionalizzazione degli operatori. Al primo si apre la prospettiva della cronicità stabilizzata, al secondo di lavorare come custode di tale stabilità.
Quando Franco Basaglia affermava che eliminate le cinghie di contenzione si sarebbero ribaltati i ruoli e sarebbe toccato allo psichiatra essere prigioniero, intendeva sostenere che competeva in primis ai professionisti della relazione trovare un modo di uscire dalla coercizione e liberare il potenziale terapeutico intersoggettivo.
Qui non si vuole negare che in qualsiasi rapporto tra curante e curato vi sia un dislivello di potere, dovuto sia alle conoscenze che il curante ha che al ruolo sociale che riveste, ma ricordare che tale dislivello può dar corso tanto ad un processo evolutivo che ad uno involutivo. Dipenderà, al di là delle migliori intenzioni, dal contesto in cui la relazione si colloca.
L’architetto Giovanni Michelucci per rappresentare il miglior spazio di cura parlava di “ospedale invisibile” ma non introvabile.
Ci sono forme di coercizione incompatibili con lo spazio di cura. Esse sono la contenzione meccanica e la contenzione spaziale. In esse non è riconoscibile in alcuna forma la qualità di atto terapeutico. E se ciò non bastasse sono in contrasto con il principio costituzionale della inviolabilità della libertà personale. Una modalità illegittima di controllo.
Diverso è il caso degli psicofarmaci. Essi costituiscono a tutti gli effetti un presidio terapeutico, anche se per lo più solo sintomatico. Nel loro caso non è l’uso, ma l’abuso a dover essere evitato.
Uno studio di Starace, Mungai, Barbui del 2018 documenta come vi sia una relazione inversa tra la quantità di prescrizioni di farmaci antipsicotici e la dimensione dello staff: le Regioni italiane con un più elevato tasso di operatori presentano un minor numero di prescrizioni di antipsicotici[1].
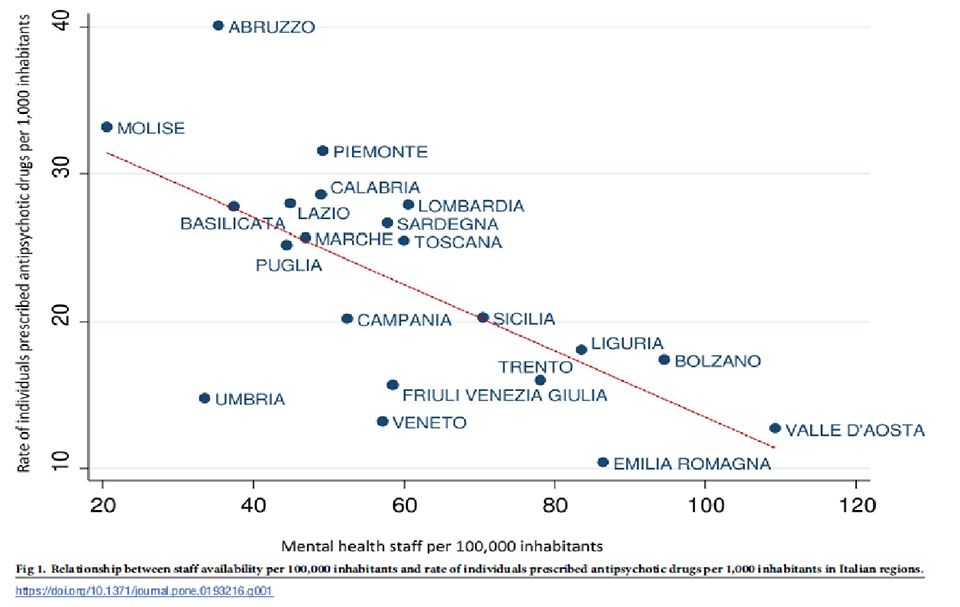
Alcune osservazioni empiriche condotte da Zanfini sugli SPDC della Romagna non evidenziano un maggior consumo di psicofarmaci tra quello di Ravenna, in cui non si attua da alcuni anni alcuna contenzione meccanica, e gli altri tre.
Se dunque forme di abuso prescrittivo possono verificarsi esse non sembrano correlarsi alla presenza/assenza di contenzioni meccaniche, ma piuttosto, in forma inversa, alla dimensione quantitativa dello staff.
Un utilizzo appropriato degli psicofarmaci è reso altresì possibile se gli operatori hanno competenze relazionali atte a svolgere il contenimento attraverso l’empatia, l’accoglienza, la “moral suasion” e l’holding.
Non è corretto affiancare il contenimento emotivo/relazionale e la appropriata prescrizione farmacologica alle contenzioni meccaniche e spaziali. Mentre le prime rientrano negli atti medici e sanitari, che vanno attuati secondo il principio di efficacia, queste ultime non hanno giustificazione né sul piano terapeutico né su quello giuridico.
Il Consiglio Nazionale di Bioetica (CNB) nel 2015 osservava che “la marcata variabilità nell’uso della contenzione fra servizi che pure insistono su territori con caratteristiche e tipologie di utenza simili, suggerisce che la cultura e la organizzazione dei servizi, più che la tipologia dell’utenza, giochino un ruolo decisivo nell’uso della contenzione”[2]. E ipotizzava che per evitare il ricorso alla contenzione fosse rilevante la buona organizzazione dei servizi territoriali, aperti tutto il giorno, spesso anche 24 ore, con forti reti di integrazione e collegamento.
Pragmaticamente Avedis Donabedian ha definito l’efficacia come “efficacia nella pratica”, ovvero come massimo utilizzo nel contesto reale di tutte le conoscenze scientifiche disponibili.
Stabilito dunque che le contenzioni meccaniche e spaziali sono da evitare e che per farlo occorre agire sulla cultura ed organizzazione dei servizi ci saremmo dovuti aspettare che i providers, le Regioni e le Aziende Sanitarie, sviluppassero programmi informativi, organizzativi e formativi che andassero in questa direzione.
Così non è stato.
Una ricognizione del 2019 ha verificato che nella maggior parte delle Regioni Italiane non esiste alcun monitoraggio del fenomeno contenzioni meccaniche, né tanto meno indicazioni per come affrontare il problema.
Il solo Friuli Venezia Giulia ha un progetto regionale per il superamento delle contenzioni in tutte le strutture sanitarie e socio sanitarie. Emilia Romagna e Lombardia eseguono un monitoraggio puntuale. Nel primo caso è di supporto ad iniziative regionali (circolari, obiettivi di risultato, azioni formative) che stanno progressivamente riducendo il problema sino a rendere concretamente possibile l’obiettivo “contenzioni zero”. Nel secondo, invece, l’attenzione è posta sulla “precisione” del monitoraggio. Si raccomanda di eseguire le contenzioni secondo le linee guida e viene genericamente chiesto di ridurre le contenzioni.
Nel 2015 il Comitato Nazionale di Bioetica scriveva: “a livello nazionale, non si conosce il numero dei pazienti su cui la contenzione meccanica sia stata applicata, né il numero delle contenzioni, né il numero totale di ore di contenzione nell’arco di un anno”. Nel 2020 la situazione non è diversa ad esclusione di Emilia Romagna, Friuli Venezia Giulia e Lombardia.
Se proiettiamo le informazioni raccolte da Emilia Romagna e Lombardia su scala nazionale possiamo stimare che la contenzione meccanica sia applicata a 8/9000 persone ogni anno.
Lo studio progress acuti condotto nel 2002-2003 ha osservato che nell’80% degli SPDC e dei CSM 24 ore monitorati la porta era chiusa. Lo stesso studio attraverso l’analisi di un campione ha stimato che nel 88% si praticasse la contenzione meccanica.
Oggi l’osservazione empirica consente di censire una ventina di SPDC che nel 2019 non hanno effettuato nessuna contenzione meccanica.
Pur così diffusa la contenzione meccanica, considerata disdicevole ma ineluttabile, costituisce il rimosso della assistenza psichiatrica.
Scrive Angelo Fioritti: “tutti gli studi sulla soggettività di chi ha subito una contenzione documentano un parere unanimemente negativo, una esperienza degradante e traumatica. La contenzione fisica è una pratica rischiosa, per la salute fisica e mentale (Husum et al., 2010; Steinert et al., 2010). I rischi fisici vanno dalle conseguenze osteomuscolari, al rischio di subire violenza fisica e sessuale senza potersi difendere, alle complicanze tromboemboliche legate all’allettamento, fino alla morte per questi ed altri motivi, purtroppo occasionale, ma non rara. La morte per contenzione ha più o meno la stessa incidenza di quella per incidenti trasfusionali, che è considerata un evento sentinella nazionale ed ha un sistema di monitoraggio ministeriale imponente e giustamente dispendioso. Ma è anche una pratica rischiosa per la salute mentale delle persone. Sono ben noti i disturbi post-traumatici da stress nelle persone sottoposte a contenzione fisica, e meno studiati, ma probabilmente altrettanto significativi, nelle persone che la fanno o che vi assistono. La contenzione molto spesso compromette la relazione futura della persona con i servizi ed il sistema sanitario in generale, costituendo un fattore di allontanamento dal trattamento, risultando quindi un fattore di rischio di deterioramento delle condizioni della persona (Jaeger et al., 2013; Myklebust et al., 2012; Priebe et al., 2011). Tenuto conto di come i comportamenti umani tendano ad avere una loro ripetitività, non è esagerato dire che la contenzione genera contenzione. Soprattutto in soggetti con disabilità intellettiva sono ben noti i loop di contenzioni ripetute, spesso al di là delle intenzioni e delle volontà degli operatori, che producono tra l’altro effetti devastanti sulla motivazione e sulla psicologia del personale. La contenzione infine aumenta la incidentalità nei reparti psichiatrici. La pratica della contenzione aumenta il livello generale di tensione e di violenza nei reparti, alza l’asticella delle relazione umane, la trasferisce dalla dimensione dialettica a quella fisica e lo fa riducendo alla impotenza la persona, con tutto quello che in termini di risentimento, rabbia, frustrazione e rancore comporta. Inoltre è osservata e registrata da altri pazienti e visitatori che ne serbano una traccia indelebile.”[3]
Da un punto di vista strettamente sanitario la contenzione meccanica si configura come evento avverso che richiede un attento monitoraggio e strategie preventive per evitarlo. Il gruppo di lavoro “diritti umani e superamento della contenzione” della Siep ritiene, pertanto, che sia assolutamente indispensabile l’attivazione di un sistema nazionale di sorveglianza obbligatorio, il cui modello potrà facilmente essere ricavato dai sistemi regionali già attivi.
Una volta attivato il sistema di sorveglianza possiamo aspettarci:
- che vi sia una riduzione del fenomeno;
- che aumenti la consapevolezza del problema e la richiesta di strumenti per affrontarlo.
Si pone, pertanto, la necessità di dare molta più evidenza alle esperienze degli SPDC no restraint. L’osservazione empirica, gli scambi di esperienze tra pari dovranno certamente continuare, tuttavia non può essere più procrastinata l’attivazione di una linea di ricerca che consolidi la significatività delle pratiche no restraint sulla base delle evidenze scientifiche.
Sistema nazionale di sorveglianza delle contenzioni meccaniche nei servizi psichiatrici e programma di ricerca sui fondamenti scientifici delle pratiche no restraint si configurano come obiettivi del tutto pertinenti agli scopi della Società Italiana di Epidemiologia Psichiatrica, da conseguire nel breve periodo.
Presidente Club Spdc No restraint
Coordinatore gruppo di lavoro Siep
“Diritti umani e superamento delle pratiche di contenzione”
Bibliografia
- Starace F, Mungai F, Barbui C. Does mental health staffing level affect antipsychotic prescribing? Analysis of Italian national statistics. PloS ONE 2018; 13(2) : e0193216
- La contenzione: problemi bioetici. Comitato Nazionale di Bioetica, 2015
- Fioritti A. Tra Pinel e Giorgio III: la storia infinita di libertà e coercizione in psichiatria. Relazione presentata al convegno La psichiatria e il paziente in cura : competenza, appropriatezza e responsabilità. Profili psichiatrici e giuridici. Mantova 12 dicembre 2015





